Unha enfermidade crónica de natureza non infecciosa que, segundo datos estatísticos, afecta a varios por cento de toda a poboación, é a psoríase, cuxos síntomas se manifestan en forma de erupción focal, prurido e peeling intenso da pel.
A enfermidade pode desenvolverse a calquera idade e independentemente do ambiente social ao que pertenza unha persoa. A psoríase prodúcese igualmente en homes e mulleres. Na maioría das veces, a enfermidade afecta a mozos de menos de vinte anos.
Moita xente está interesada na pregunta: "¿Pica a psoríase, cales son os seus síntomas e tratamento e, o que é máis importante, é contaxiosa? "A picor na psoríase atópase en case o 85% dos casos, pero a enfermidade non se contaxia en absoluto e non se transmite por gotas aerotransportadas nin por medios domésticos. É difícil de tratar, pero a terapia complexa case sempre dá bos resultados.
Manifestación da enfermidade
Como se manifesta a psoríase e que é esta enfermidade? As placas psoriásicas adoitan desenvolverse primeiro en áreas que están máis suxeitas a fricción, como os cóbados ou os xeonllos.
Ademais, poden aparecer signos de psoríase en calquera área da pel (cabeza, cara, costas, abdome, palmas, pés, nas axilas e incluso nos xenitais).
Se consideramos outra enfermidade similar: o eccema, afecta á parte interna das superficies flexoras, con psoríase, a parte externa das articulacións do xeonllo e do cóbado.
A patoloxía é de natureza crónica e ten un curso ondulante, é dicir, a condición dunha persoa pode mellorar baixo a influencia dos métodos de tratamento ou, pola contra, empeorar baixo a influencia de factores negativos, mentres que a remisión e a exacerbación adoitan ser completamente espontáneas.
A recaída pode ser causada por abuso de alcol, estrés e enfermidades infecciosas. A gravidade da psoríase varía dunha persoa a outra, e incluso da mesma persoa, ao longo do curso da enfermidade.
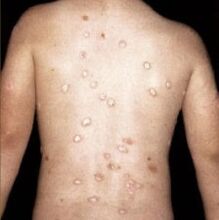
Os principais síntomas da psoríase da pel son as placas, que aparecen como lesións menores en certas áreas. Nalgúns casos, poden cubrir todo o corpo.
A psoríase progresa co paso do tempo, especialmente se non se toman as medidas adecuadas para corrixila. A progresión da enfermidade consiste nun aumento dos períodos de exacerbacións e un aumento na área da lesión coa participación de áreas da pel saudables no proceso inflamatorio. Hai casos en que a enfermidade continuou sen períodos de remisión.
Patoloxía como a onicodistrofia: o dano nas uñas é moi común. Esta enfermidade pode producirse por si mesma, sen engadir unha lesión na pel. Ademais, a psoríase pode contribuír ao desenvolvemento dun proceso inflamatorio nas articulacións: artrite psoriásica (unha enfermidade das articulacións pequenas das extremidades inferiores e das mans) e a onicodistrofia obsérvase en aproximadamente o 15% dos pacientes con psoríase.
Hai moitas formas diferentes de tratar esta enfermidade, pero debido á tendencia da enfermidade a recaer e empeorar constantemente, a psoríase é moi difícil de tratar. A curación completa é case imposible, é dicir, permanece cunha persoa ata o final da súa vida, pero cun tratamento adecuado e seguindo todas as receitas médicas pódense conseguir períodos máis longos de remisión.
Razóns
Hoxe en día, a medicina non sabe a verdadeira causa desta patoloxía, pero comprobouse que un mal funcionamento do sistema inmunitario, trastornos neurolóxicos e trastornos metabólicos pode causar a enfermidade. Hai tamén unha serie de factores que poden desencadear o desenvolvemento da enfermidade:
- Predisposición xenéticanoutras palabras, simple herdanza. Os expertos din que se poden atopar signos de psoríase en persoas cuxos familiares de sangue sufriron psoríase. Ademais, se un dos pais está enfermo, o risco de desenvolver a enfermidade aumenta ata o 20% e se os dous pais están enfermos, ata o 50%. Isto débese á existencia de certos xenes responsables do desenvolvemento de cambios dermatolóxicos. Os primeiros signos de psoríase hereditaria aparecen, por regra xeral, antes dos 25 anos.
- Trastornos neurolóxicos.Calquera choque emocional, tensión nerviosa ou fatiga crónica pode causar o desenvolvemento da enfermidade. Ademais, en persoas con psoríase, calquera situación estresante pode provocar unha exacerbación da enfermidade.
- Fallo hormonal.Todos os cambios patolóxicos no funcionamento dos órganos do sistema endócrino poden desencadear o mecanismo do desenvolvemento da enfermidade.
- Violación do proceso metabólico. Os trastornos metabólicos asociados á falta de oligoelementos beneficiosos e vitaminas no corpo poden causar psoríase.
- Invasión helmíntica.Algúns tipos de parasitos poden provocar unha enfermidade. Leváronse a cabo moitos estudos de laboratorio, cuxos resultados mostraron que moitos pacientes con psoríase estaban infectados con xardiasis, opistorquíase, ascariasis e enterobiasis. O caso é que no proceso da súa actividade vital, os helmintos emiten substancias velenosas que envelenan todo o corpo. Isto leva a unha exacerbación das enfermidades crónicas e a unha diminución significativa da inmunidade.
- Infeccións viraisque tamén atacan o sistema inmunitario humano.
Polo anterior, queda claro que o proceso de desenvolvemento da psoríase, dun xeito ou doutro, está asociado a trastornos no traballo dos mecanismos de defensa do corpo. A psoríase no corpo pode desenvolverse baixo a influencia de todo un complexo de factores desencadeantes ou baixo a influencia de factores como a dieta desequilibrada, o cambio climático, o abuso de alcol e o tabaquismo.
O cadro clínico e os tipos de psoríase
Como comeza a psoríase? Os primeiros síntomas da enfermidade son a aparición de placas avermelladas e manchas escamosas que pican e se asemellan ao lique. Co paso do tempo, as manchas despréndense e atópase baixo elas unha capa escamosa máis densa.
Cando a enfermidade comeza a progresar, obsérvase o chamado fenómeno Kenber, cando aparecen placas en lugares de trauma da pel (con feridas, cortes, queimaduras).
Variedades
Existen varios tipos de psoríase, cada un deles ten un cadro clínico específico:
- A placa (verdadeira psoríase)é a forma máis común da enfermidade, que ocorre en máis do 80% de todos os pacientes. A pel inflácese, seca e engrosa, con zonas elevadas por riba dela, cubertas de escamas prateadas claras. A pel nestas zonas é quente ao tacto e despréndese constantemente. Despois do peeling, atópanse focos inflamatorios avermellados, que adoitan danarse e sangrar. A inflamación pode fundirse en grandes focos. Coa psoríase dos cóbados e xeonllos, a peladura non é tan pronunciada.
- En forma de bágoa: hai moitas pequenas inflamacións secas de forma redondeada, vermella ou púrpura, que soben sobre a superficie da pel. A psoríase gutada abrangue grandes áreas do corpo. Os primeiros signos da enfermidade poden producirse despois dunha dor de gorxa ou farinxite previa, causada por unha infección por estreptococo.
- Pustularé a forma máis complexa da enfermidade. Parece focos de erupción ampollosa levantados sobre a superficie dunha pel sa. Estas burbullas están cheas de exsudado. Ao redor das pústulas, a pel vólvese vermella, incha, espesa e posteriormente despréndese. Cando se une unha infección secundaria, as burbullas énchense de fluído purulento. Normalmente, esta psoríase é limitada e afecta a áreas específicas, como a parte inferior da perna e o antebrazo. En casos graves, a inflamación comeza a estenderse máis ao longo da superficie da pel e as manchas da erupción mestúranse nun mesmo foco.
- Artrite psoriásica: as articulacións e o tecido conxuntivo están implicados no proceso patolóxico. A principal manifestación desta forma é a picazón grave. Ademais, a pel das articulacións dos dedos vólvese dolorosa, inchada, descascada e descamada.
- A onicodistrofia (psoríase das uñas)pode parecer micose. Con tal enfermidade, o aspecto das uñas cambia, volven fráxiles e exfolianse, a cor da cama das unhas e a propia placa poden volverse amarelas ou grises. Tamén aparecen manchas brancas, puntos e liñas transversais nas uñas e baixo as uñas. A pel baixo e ao redor das uñas faise firme. Moitas veces, a onicodistrofia leva á perda de uñas.
Os síntomas adicionais da psoríase inclúen:
- feridas sangrantes (en lugares con traumatismo cutáneo);
- erosión das uñas;
- comezón intenso;
- febre, inchazo e dor nas articulacións na artrite psoriásica (non sempre).
Como evoluciona a enfermidade
Hai varias etapas no curso da enfermidade:
- Progresivo.Esta é a fase inicial da enfermidade. Caracterízase por exacerbacións, nas que hai un aumento no número de novas erupcións cutáneas.
- Estacionario.Nesta fase, a imaxe da enfermidade permanece inalterada, é dicir, a erupción e outros síntomas da psoríase non aumentan nin diminúen.
- Etapa de regresión.A última etapa da enfermidade, que se produce sen erupcións cutáneas.
Dependendo da prevalencia do proceso inflamatorio, a enfermidade pode ser:
- limitado: pequenas áreas da pel están afectadas;
- común: grandes áreas da pel están afectadas;
- xeneralizado: case toda a superficie do corpo está afectada.
Entre outras cousas, a psoríase considérase unha enfermidade estacional, é dicir, todos os síntomas empeoran segundo a estación. A maioría da xente empeora xeralmente no inverno ou no verán. Nalgúns pacientes, este proceso non está asociado a un cambio de estación.
Diagnóstico
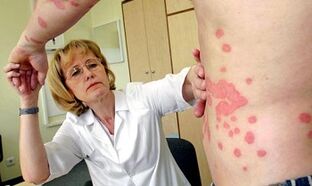
Como se diagnostica esta enfermidade? O diagnóstico da psoríase baséase principalmente no exame dun dermatólogo. O exame permite identificar a forma e extensión da lesión.
Nalgúns casos, realízase un diagnóstico diferencial para distinguir a psoríase doutra enfermidade dermatolóxica. Como recoñecer que un paciente ten esta enfermidade particular?
Como xa se mencionou, na psoríase obsérvase o fenómeno Kenber, que non é inherente ás patoloxías da pel. Tamén hai que ter en conta outro síntoma cando aparece un borde lixeiro arredor dunha nova pápula, que aínda non comezou a desprenderse, unha especie de reacción vascular, que indica a progresión da enfermidade.
Ás veces úsase unha biopsia da pel para facer o diagnóstico máis preciso ou realízanse probas que poden detectar un proceso inflamatorio no sangue. Despois de realizado o diagnóstico de psoríase, ten que comezar inmediatamente o tratamento.
Tratamento
Medicación
A terapia principal é o uso de preparacións tópicas en forma de pomadas, xeles, cremas e sprays.
Estes medicamentos conteñen ingredientes que detén o exceso de división celular na pel e alivian un síntoma desagradable como a picazón. Hai unha serie de substancias que combaten efectivamente esta enfermidade:
- Hormonas glucocorticoides.Alivian a inflamación e normalizan o sistema inmunitario.
- Vitamina D.O uso de medicamentos con vitamina D será máis eficaz despois de que a enfermidade alcance a fase estacionaria, cando o estado do paciente é estable. Obtéñense bos resultados tomando estes medicamentos en combinación con procedementos de irradiación ultravioleta.
- Silicio.Mellora o estado da pel, ten un efecto sorbente e absorbe os antíxenos implicados no desenvolvemento da enfermidade.
- Alquitránten un bo efecto sobre os focos de inflamación, que están localizados na cabeza.
- Lecitina.Promove a rexeneración rápida de tecidos. Os preparados con esta substancia axudan ao corpo a tratar a inflamación máis rápido.
- Zinco activadonun curto espazo de tempo elimina o vermelhidão e alivia a coceira.
Os pacientes tamén reciben medicamentos dos seguintes grupos:
- corticoides: normaliza os procesos metabólicos;
- citostáticos: prevén a división celular, pero pode debilitar os mecanismos de defensa do corpo;
- inmunomoduladores- tamén regulan as respostas inmunes, pero a súa eficacia está en cuestión;
- non esteroides: alivia a inflamación e a comezón.
Os complexos vitamínicos prescríbense en combinación con estes medicamentos.
Xunto co tratamento farmacolóxico, son moi populares os seguintes métodos:
- Hirudoterapia.A terapia de sanguijuelas mellora a circulación sanguínea e normaliza os mecanismos inmunes.
- Crioterapia.Un xeito peculiar de "conxelar" alivia a coceira, o inchazo e a inflamación.
- Irradiación ultravioleta.Estes procedementos a curto prazo combínanse coa introdución de medicamentos especiais.
Atención!A auto-medicación para a psoríase é inaceptable, xa que moitos medicamentos teñen contraindicacións e son prescritos por un especialista só tendo en conta as características fisiolóxicas individuais do paciente.

Os nenos adoitan ter un curso de psoríase menos grave que os adultos, polo que a terapia local dá bos resultados e, mesmo no caso dunha exacerbación, un tratamento repetido permítelle acadar unha remisión a longo prazo.
Aínda que se diagnostique a un neno unha forma grave e cun tratamento adecuado e oportuno, o prognóstico será máis ou menos favorable.
A principal regra para os pais é saber identificar os signos característicos da psoríase e comezar inmediatamente a loitar contra esta enfermidade.
Medicina tradicional
As receitas de medicina tradicional úsanse a miúdo para tratar a psoríase. As compresas a base de herbas medicinais serán eficaces.
Para facer unha compresa, moe 4 culleres de sopa. culleres de sopa de herbas secas e despeje un vaso de auga fervendo e despois déixeo cocer. No caldo, cómpre humedecer a gasa e aplicala a manchas doloridas.
As seguintes plantas teñen propiedades curativas:
- calendula;
- cola de cabalo;
- follas de nogueira;
- Celidonia;
- milenrama;
- trevo doce;
- bardana;
- follas de groselha negra.
Tamén podes preparar unha tintura oral. Para iso, 1 colher de sopa. unha culler de herbas secas debe ser vertida cun vaso de auga fervendo, insistir durante 8 horas, coar e beber 100 ml dúas veces ao día, preferentemente media hora antes das comidas. Adecuado para a recollida de herbas:
- Herba de San Xoán;
- Celidonia; secuencia
- ;
- malvavisco;
- valeriana.
Atención!Algunhas destas herbas poden causar efectos secundarios, polo que antes de comezar o tratamento debes familiarizarte con todas as contraindicacións.

Os pomadas medicinais para o tratamento na casa son moi populares. Aquí tes algunhas receitas eficaces:
- Queima rosa mosqueta seca e mestura cinzas con vaselina. A pomada debe aplicarse ás zonas afectadas todos os días.
- Moer as follas de celidonia para facer 2 culleres de sopa. culleres, engade lanolina e vaselina. Ungüento para tratar a pel inflamada.
- Mestura a tintura do cordel con lanolina e vaselina e frota en placas psoriásicas.
- Moer as raíces doces do prado, mesturar con aceite ou vaselina, ferver o ungüento resultante, arrefriar e manchar manchas feridas.
Os tés de herbas calmantes son beneficiosos. Pódense elaborar a partir de herba nai, ourego, camomila, menta, tomiño, valeriana, tilo, peonía.
A medicina tradicional non garante o 100% do resultado, é mellor combinala co tratamento principal.
Psoríase e embarazo
Moitas mulleres con psoríase que se atopan nunha posición preocupan o comportamento da enfermidade durante este período.
A psoríase é unha enfermidade imprevisible, polo que é difícil responder á pregunta: "Como determinar o curso da enfermidade durante o embarazo". Os síntomas da psoríase poden comezar a progresar, permanecer estacionarios ou diminuír. Hai casos en que despois do parto a enfermidade desapareceu por completo.
Toda muller embarazada preocupa que a enfermidade se poida transmitir ao seu bebé, pero non a herdanza en si é herdada, senón só unha predisposición a ela.

Durante a lactación, se a nai está a ser tratada con poderosos medicamentos, a lactancia materna é moi perigosa, xa que as substancias poden prexudicar a saúde do bebé. Neste caso, cómpre interromper o tratamento ou transferir ao bebé á alimentación artificial.
A enfermidade non afecta á concepción e desenvolvemento intrauterino do feto, pero os medicamentos que toma a nai embarazada poden provocar consecuencias negativas, polo que é importante consultar co seu médico durante a planificación do embarazo, quen cancelará algúns deles.
Prevención
Esta enfermidade non se pode previr, pero as súas manifestacións poden reducirse significativamente. Para lograr unha diminución dos síntomas da enfermidade, debe cumprir as seguintes regras preventivas:
- Intenta non poñerte nervioso e aprende a controlar as emocións. Pódense usar sedantes naturais para facilitar esta tarefa.
- Reduce o consumo de alimentos salgados, afumados, picantes, fritos e graxos, así como mel, cítricos, chocolate e café.
- Use roupa feita con tecidos naturais.
- Escolla produtos de coidado persoal con niveis baixos de pH que non secen nin irriten a pel.
- Teña coidado cos medicamentos, xa que moitos deles poden provocar brotes de psoríase, os antibióticos son especialmente perigosos.
- Deixar de fumar e de alcohol.
- Evite a luz solar directa.
A psoríase é unha das enfermidades da pel máis comúns, cuxa natureza aínda non se comprende completamente. A enfermidade causa moitas molestias, empeora a calidade de vida e diminúe a autoestima dunha persoa.
Pode ocorrer de súpeto e, por desgraza, ninguén é inmune a esta enfermidade. Por iso é moi importante saber como se manifesta esta patoloxía para consultar a tempo ao médico e comezar o tratamento.

























